



患儿女,为第三胎第二产,因其母瘢痕子宫、腹痛于怀孕38+2周剖宫产出生,其母孕期合并糖尿病。患儿生后即出现全身皮肤紫绀、呻吟样呼吸,以新生儿肺炎、新生儿呼吸窘迫综合症于5月4日下午收住烟台业达医院新生儿科。当时查体患儿哭声微弱,全身皮肤紫绀,呼吸急促、浅快,约70-100次/分,心率约150-170次左右,四肢冰凉,生命危在旦夕。在这紧急关头,新生儿科医护人员马上进入紧急抢救状态:在科主任战雪丽主任医师的指挥下,大家迅速并有条不紊地按照常规给予患儿暖箱保暖、头罩吸氧,立即在毛发一样细的小血管上建立起了静脉通道,以确保维持生命的各种液体能及时输入,并配置母乳+配方奶以保证营养支持。大夫们认真仔细全面地查看病情,判断患儿各项生命体征及重要脏器功能状态,下医嘱、写病历、安排拍床边胸片、心脏彩超、抽血气,并及时向家属交代病情及预后。
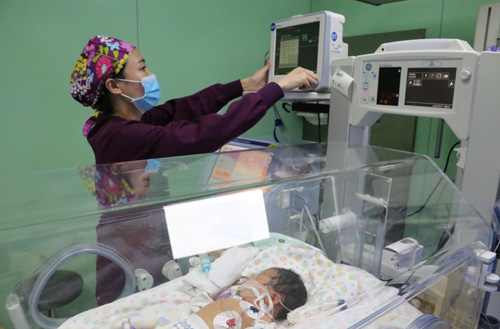
忙忙碌碌中,不知不觉时间已到了夜里10点多,患儿的病情仍然在进行性加重,呼吸仍然在70-103次之间,心率也较正常儿快。怎么办?急查血气分析提示患儿存在严重缺氧酸中毒,为了抢救宝宝生命,值班医生宋芳医师在权衡利弊并与家属充分沟通征得同意后,在战雪丽主任医师的指导下立即给患儿改换上了经鼻CPAP式呼吸机辅助患儿通气。患儿病情十分危重,为了确保患儿生命安全,科室动用了所有医疗护理技术水平最高、最细心、最有爱心的医护人员,24小时不间断地日夜守护在患儿的身边,密切观察其体温、呼吸、心率、血压、尿量、灌脉指数、皮肤颜色等等各项生命指标,观察宝宝有无抽搐,大小便如何。医护人员通过胃管将母乳送入宝宝胃中,那怕只有1毫升,也会毫不犹豫的打进去,大家坚信只要患儿能开始消化食物了,生命就有了一线希望。
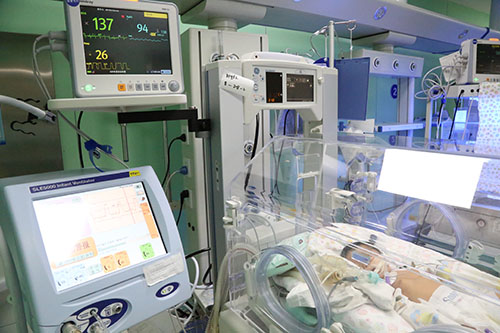
随着呼吸机24小时不间断地给予患儿提供正压通气及供氧,医护人员每2-3小时就要给宝宝复查血气分析,这里要对新生儿科护士们高超的血管穿刺技术给予大大的点赞!患儿的病情曾经也出现过转机!血氧开始上升,血气呼吸衰竭也曾好转。可是天有不测风云,无论医护人员怎么努力,付出多少,有时也不是每个宝宝的病情都能按照我们的意愿一直往好的方向发展。患儿经过了近24小时的紧急救治,病情仍在不断地发生着变化,时而呼吸急促到100多次,时而下降到30多次,血气分析也是时而呼吸性酸中毒、Ⅱ型呼衰,时而代谢性酸中毒,时而呼吸性碱中毒,床边心脏彩超也提示示卵圆孔未闭房水平左向右分流,三尖瓣返流(中量),肺动脉高压(中度);床边胸片也显示新生儿肺炎、新生儿呼吸窘迫综合征。
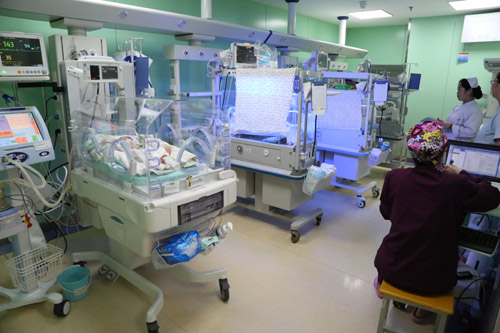
面对患儿如此危重的病情,大家研究讨论决定,准备给予行气管插管,气管内滴入肺表面活性物质以促进肺成熟,并行气管插管接呼吸机辅助呼吸(糖尿病母亲生的宝宝常会出现肺发育不成熟)。这样一来要把管子直接插到新生儿娇嫩的肺里,并向肺内打进4毫升的液体,这对本来呼吸就已经非常困难的患儿来说无疑有可能会是致命的打击,有的宝宝会因此失去生命,但是如果不用,大部分患儿可能活不过3天,用了可能生命就有一线希望。在全科人员经过几番讨论并再次征得家属同意后,5月5日晚上12点--次日凌晨3点,在战雪丽主任、宋芳医师及王玉乔、王淑萍护师及李向丽护士长等多人的艰苦努力下,通过气管插管、吸痰、气管内注入药物、复苏气囊加压给氧、接呼吸机辅助通气,纠正呼吸衰竭、拍床边胸片、复查血气,再根据血气调节呼吸机参数等等,经过4个小时的积极抢救,终于把宝宝从死亡的边缘拉了回来!凌晨4点左右,患儿的病情开始好转,肤色终于有了血色,胃管内注入的母乳也开始消化了,虽然只是那么几毫升!尿量也开始多了起来!为了确保患儿安全,包括科主任、护士长及全科医护人员又经过了昼夜48小时不间断的轮流床边生命守护,在用呼吸机的整整72小时内,大家一刻也没有离开过宝宝的身边!终于,呼吸机参数开始下调,血气已能维持在基本正常的范围内,宝贝的病情总算是稳定了!3天之内撤离了呼吸机,这是最理想的结局。
患儿经过住院治疗,奶量逐渐在增加,小脸蛋也开始长肉肉了。看到一个又一个从死亡边缘救过来的小宝宝,在医护人员的精心照料下一天天恢复长大顺利出院,大家的心里充满自豪与骄傲。医护人员表示,我们不求病人家属多么感谢,这是我们的使命,这是我们对每一个可爱的小生命的敬畏!
